《柳叶刀·公共卫生》杂志2024年发表的一项建模研究结果为女性的长寿优势提供了新论据。这项覆盖中国人群的前瞻性研究预测,到2035年,我国人均预期寿命有望增长到81.3岁,其中女性平均为85.1岁,男性为78.1岁。
其实,男性和女性不仅在人均预期寿命上存在差异,在免疫系统上也有较大的不同。
免疫系统的性别差异是最近五到十年间新涌现出的一个研究领域。研究发现,整体来看,女性的免疫系统的能力高于男性。比如,根据《免疫》、《自然》发布的研究:男性感染新冠病毒后比女性更容易出现重症,并且死亡风险更高;男性死于恶性肿瘤的风险比女性高近两倍。
但硬币也有另一面。女性会更容易患炎症性疾病及自身免疫疾病,比如红斑狼疮、风湿性关节炎、甲状腺疾病。
可以说,将性别因素纳入肿瘤药物研发和治疗是医学发展的必然趋势,也是实现精准医疗的重要基础。
我们将在本篇行研针对免疫系统的性别差异,详细探讨以下几个话题:
为什么免疫系统的性别差异是一门“新学”?
女 vs. 男,免疫系统到底哪家强?
为什么会出现这种性别差异?
男女在免疫系统上的差异,最终会给身体带来什么样的影响?
为什么说精准治疗需要考虑性别差异?
/ 01 /
为什么免疫系统的性别差异是一门“新学”?
免疫性别差异的相关研究之所以起步晚,有特殊的历史原因。
最直接的因素在于,从20世纪70年代末至90年代,美国生物医药研究的受试者均以男性为主。
最初,美国的临床试验是男女皆可参加。然而,上世纪60年代,一种能帮助孕妇抑制妊娠反应的药物“沙利度胺”被发现会导致胎儿畸形。
虽然当时该药物尚未获得FDA批准,还不能正式在美上市,然而已有不少药物以临床试验的名义流入美国市场。丑闻曝光后,该药物被紧急叫停,可仍导致美国有17名“海豹肢症”胎儿出生,这些胎儿四肢不全,短如海豹一样,存活率低。
该事件后,美国颁布了《科夫沃-哈里斯修正案》,明确规定任何药物的临床试验都必须经过FDA同意才能开展。1977年,美国FDA进一步出台了《药物临床评价中的一般注意事项》,严禁育龄期妇女参加I期和II期临床试验。由于育龄期妇女年龄覆盖15到49岁,这就使得从1977年直至90年代,美国生物医药研究的受试者均以男性为主。
虽然监管部门起意是为了保护女性,减少临床试验对生育健康的影响,但这又导致了新的问题。由于这十余年来极少有女性参与临床试验,很多药物(包括一些免疫或肿瘤相关的药物)因为对男性受试者有效而被FDA批准上市,可一旦用到女性身上,就可能引发副作用甚至致死。
在此背景下,1993年7月,美国FDA又发布了药物临床试验中性别差异研究指导原则,重新将女性纳入到药物研发领域,为两种性别各自的临床数据分析、不同性别间潜在的药代动力学差异的评价,以及针对女性额外开展的研究提供了指导。
虽然女性能参与临床试验了,但在临床应用前的医学试验阶段,性别偏见同样被长期忽视。
长久以来,科研人员动物实验的研究对象大多是雄性,神经学科研究领域表现最为突出。除了错误地认为雌性荷尔蒙会平添一些复杂因素,也因为雌性动物的生殖周期被认为可能会对后期实验产生影响,故而许多研究人员会选择雄性动物做实验以期带来更稳定的结果。
由于大多数常见疾病在流行率、病程、严重程度和药物反应方面均表现出性别差异,从实验室到临床试验环节的严重性别偏向当然亟待改变。2014年,美国国立卫生研究院(NIH)就提出要将性别作为一个生物变量,要求其所资助的研究使用同等数量的雌性动物和雄性动物,并将试验结果按性别分析。
综上,由于女性在临床研究中长期代表性缺失,有关免疫系统性别差异的研究也自然起步较晚。
/ 02 /
女性vs.男性,免疫系统到底哪家强?
那么,女VS男,免疫系统到底哪家强?
整体来看,女性的免疫系统的能力是高于男性的。
先列举几个事实,根据《免疫》《自然》发布的研究:
男性感染新冠病毒后比女性更容易出现重症,并且死亡风险更高;
女性在HIV急性感染时,其血液中病毒RNA载量会比男性少40%;
女性接种一半剂量的灭活流感疫苗,即可产生与接种全剂量疫苗的男性体内浓度相同的抗体;
男性死于恶性肿瘤的风险比女性高近两倍。
但硬币也有另一面。
大部分的自身免疫性疾病发生在女性身上。自身免疫性疾病是一种免疫系统攻击自身组织的疾病,包含风湿性关节炎、多发性硬化症、硬皮病、红斑狼疮、干燥综合征等。
总之,女性比男性具有更强的先天和适应性免疫反应。这使得女性可以比男性更快地清除病原体,形成更强的疫苗效力,但也导致女性更容易患炎症性疾病及自身免疫疾病。
/ 03 /
为什么会出现这种性别差异?
如果从原理上解释,根据加州大学河滨分校(UCR)学者AM Stoehr、H Kokko在《行为生态学》发布的研究,一种可能性是,免疫系统的运转需要耗费大量的能量和资源,男性在进化过程中可能优先通过削弱免疫系统,来换取更强的繁殖能力。
接下来,我们来详细阐述下免疫性别差异的产生机制。值得注意的是,这里我们主要探讨的是生理性别(sex),生理性别常被划分为女性、男性或双性人。
这种划分主要基于三个方面:
性染色体(例如,46XX或46XY)
性腺(例如,卵巢或睾丸)
性腺激素(例如,雌激素或雄激素)
由于性染色体、性腺、性腺激素的不同,免疫系统会表现出巨大差异。
一、性染色体的差异——女性免疫系统优势的重要来源
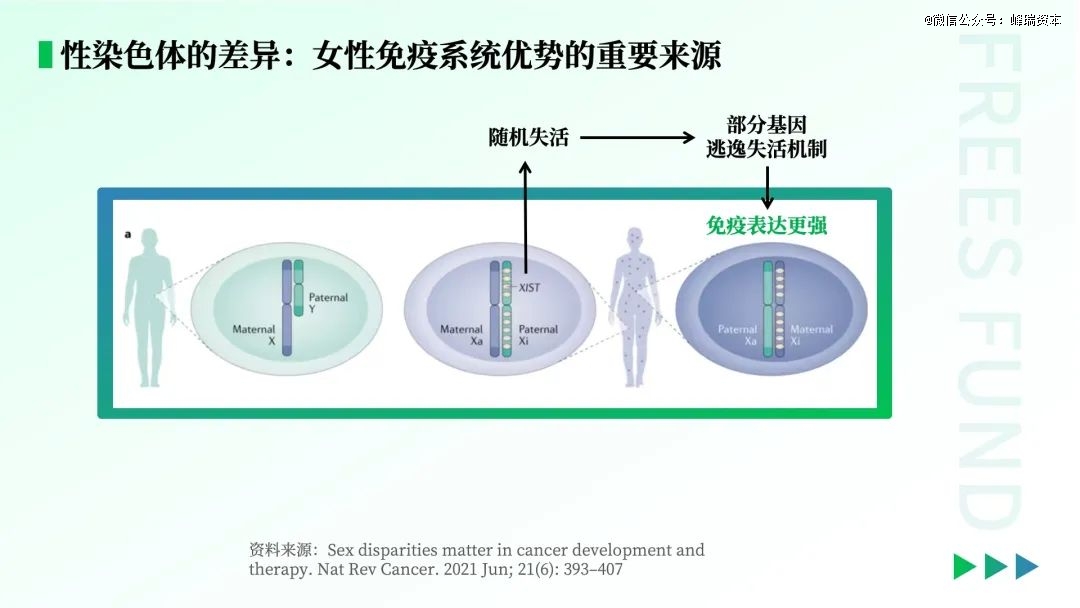
我们先来看性染色体如何影响免疫系统。
人类有X和Y两种性染色体。女性的性染色体是XX,两条X染色体分别继承自父母的精子和卵子。男性的性染色体是XY,X染色体来自母亲,Y染色体来自父亲。X染色体包含1000多个基因,而较短的Y染色体中仅包含45-75个基因。
女性有两条X染色体,为了避免基因被过度表达,女性在胚胎发育过程中会主动关闭其中一条X染色体。这个过程中,有少数基因成为了“漏网之鱼”。对于女性来说,与免疫系统有关的基因,有了更多被表达的机会。因此,女性的免疫系统可能天然比男性要强。
二、性激素的差异:免疫反应的有效调节剂
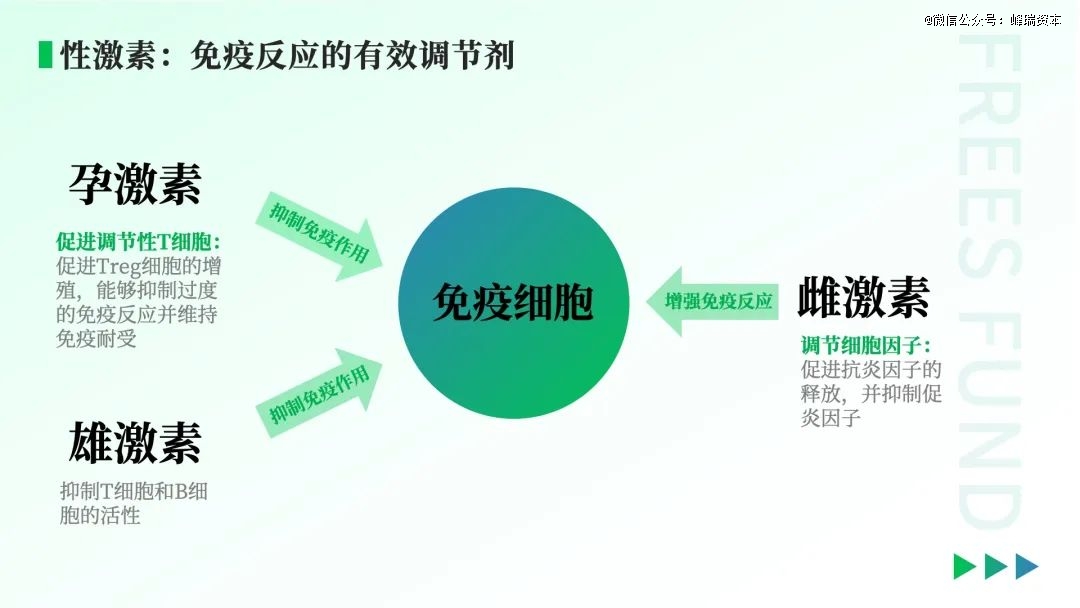
性激素对免疫系统具有重要的调节作用。免疫细胞具有性激素受体,可以直接对性激素作出反应。
女性的性激素主要包括雌激素和孕激素。男性的性激素则是雄激素。
雌激素有增强免疫反应的能力,它能够促进抗体生成和免疫细胞活性,如增强B细胞(一种在适应性免疫反应中起关键作用的白细胞)和T细胞(能主动抵御和消灭受感染的细胞)的增殖和分化,同时也能调节细胞因子的平衡,促进抗炎因子的释放并抑制促炎因子。
这种抗炎作用对于减轻慢性炎症和免疫相关疾病有积极意义。
女性之所以在月经期间抵抗力会下降也是因为雌激素在此阶段会处于较低水平。
孕激素主要由卵巢的黄体分泌,妊娠期间胎盘也会分泌孕激素。孕激素会抑制母体免疫系统活性,减少其对胎儿的攻击。雌激素和孕激素存在一定的平衡关系,共同维持着女性生殖系统的正常运转。
与孕激素类似,雄激素也有免疫抑制作用。它可以抑制T细胞和B细胞的活性,从而减少免疫反应的强度。这会带来两个结果:整体来看,男性免疫力相较女性会偏弱,但自身免疫性疾病的发病率也会低于女性。
当然,免疫系统的强弱会随着年龄的递增而变化。

从胚胎到青春期,再到老年期,人的激素水平一直在变化。
年轻时,性激素发挥重要作用,综合来看女性的免疫能力会更强,但也导致年轻女性罹患急性自身免疫性疾病的概率高于男性。
更年期后,特别是进入老年阶段,女性的雌激素分泌量会大幅下降,而中老年男性雄性激素水平的下降幅度会相对更小。免疫系统老化的最显著特征之一是异常的慢性低度促炎状态,所以中老年女性慢性低度炎症的发生率会高于同龄段男性。
/ 04 /
男女在免疫系统上的差异,最终会给身体带来什么样的影响?
上文对男女在免疫系统方面的差异进行了初步介绍,接下来,我们将深入分析这些差异对身体健康产生的影响。
下图中,粉色的部分代表女性更容易得的病,蓝色则是男性更易得的病。
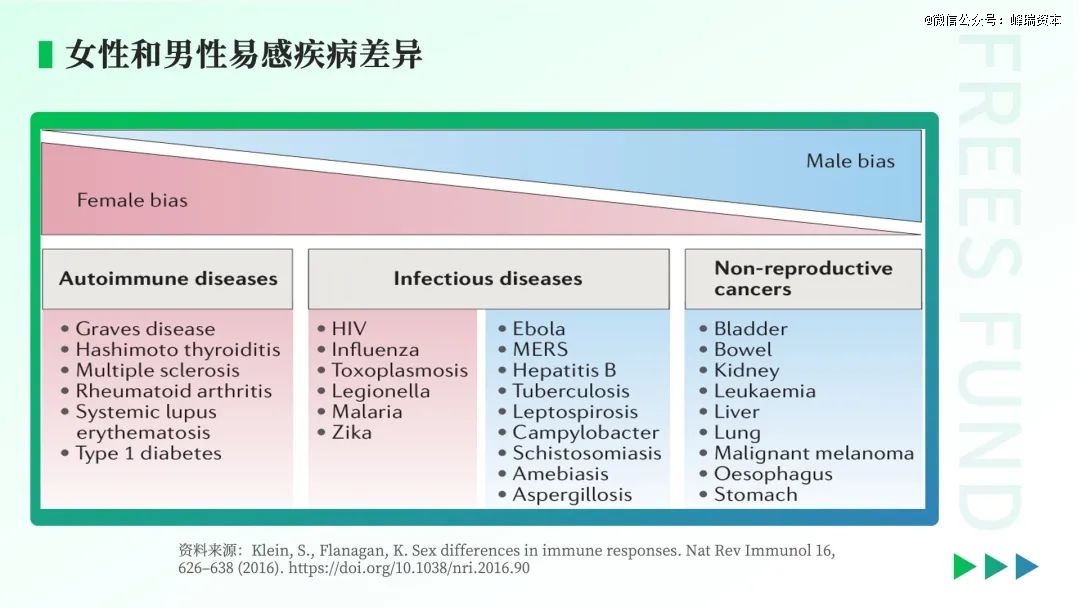
一般来说,女性在自身免疫性疾病的易感性较高,而男性在非生殖系统恶性肿瘤的易感性较高。
GRAVES(毒性弥漫性甲状腺肿,甲亢类疾病)与桥本(桥本氏甲状腺病,甲减类疾病)都是女性易得的甲状腺疾病。
常见于女性的自身免疫性疾病还包括风湿性关节炎、红斑狼疮、1型糖尿病等。
根据美国自身免疫相关疾病协会(AARDA)2022年的估计,大约5000万美国人(占人口的20%或五分之一)患有自身免疫性疾病,其中约75%(约3000万人)是女性。其中,红斑狼疮患者的男女比例为1:9,而干燥综合征患者的男女比例为1:19。
传染病领域,性别差异同样存在。
比如,在被艾滋感染后,女性的载毒量可能会比男性低。女性虽然较男性免疫防御能力更强,但由于艾滋本身是免疫功能缺陷病,在相同载毒量下,女性可能更容易得艾滋。而男性似乎更容易感染的是乙肝和埃博拉病毒。
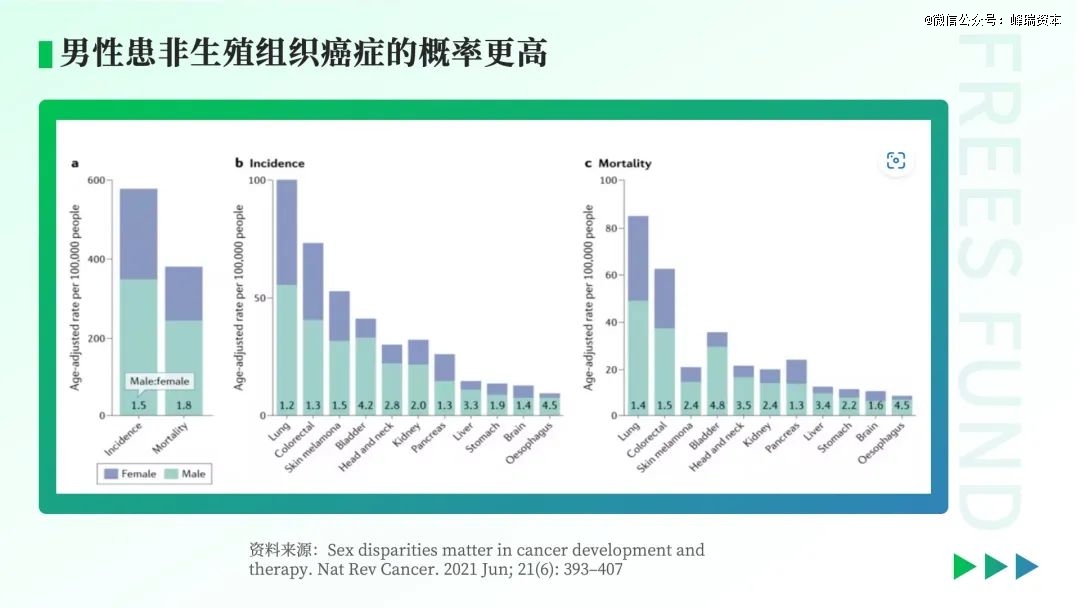
上图来自墨尔本大学学者Sue Haupt、Franco Caramia等人于2021年发布在《自然》的研究,大家可以看到,肺癌、结肠直肠癌、黑色素瘤这些比较典型的癌症发生率和死亡率。男性(淡天蓝色的)比女性(深蓝色)要高出非常多。所以对于这类癌症,男性可能更需要提高警惕。
当然,我们不能将肿瘤完全归因于免疫系统。跟肿瘤相关的因素还包括抽烟、肥胖、炎症等等。
另外,女性和男性还有一个重要差异——女性的平均寿命要高于男性。免疫系统的性别差异可能是影响男性女性寿命差异的关键因素。
我们也要意识到,平均寿命的差异是诸多因素综合作用的结果。除了免疫系统能力的性别差异,男性中抽烟、肥胖群体数量较大,曝光在紫外线、粉尘等有毒气体的工作环境中的人群也以男性居多。
/ 05 /
肿瘤免疫治疗的性别差异
肿瘤免疫是肿瘤领域*前景的治疗策略之一。
根据《美国国家科学院院刊》《自然》《行为生态学》等期刊发布的研究,由于女性整体的免疫系统要强于男性,女性的肿瘤微环境可能更具免疫活性,女性免疫能力相对更强,接受免疫治疗会比男性产生更大的促进作用。
比如,免疫检测点疗法就是通过阻断肿瘤逃逸,使免疫系统能够重新识别并攻击肿瘤。该疗法目前也是在女性患者身上的效果更优。
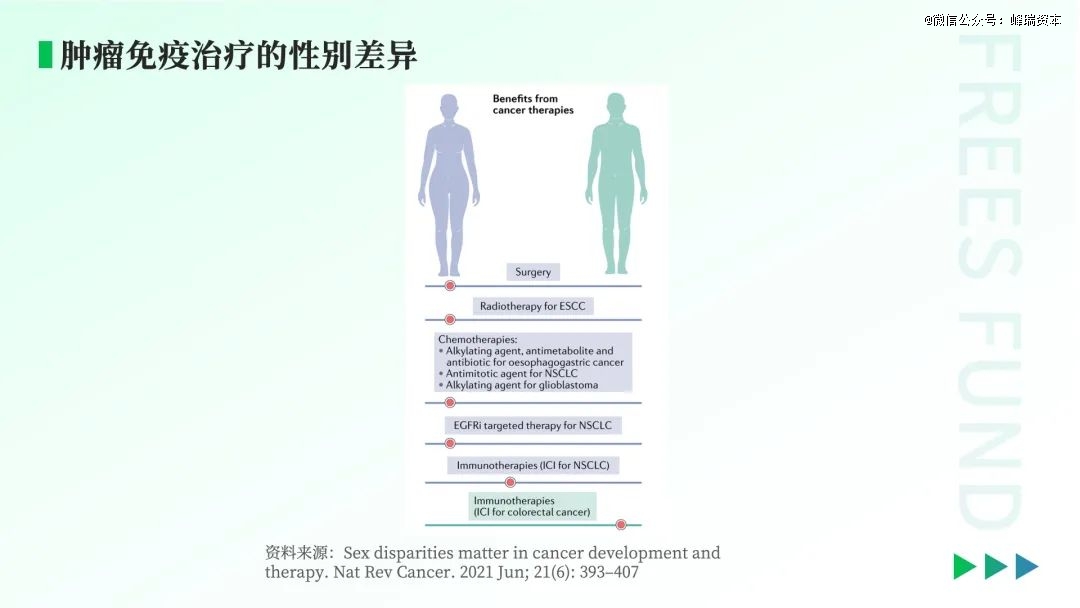
上图都是比较经典的肿瘤治疗的组合方案,比如切除、放射线、化疗、靶向治疗以及EGFRi、免疫疗法,基本上都是针对女性更有效,能将女性原有的更为强大的免疫系统与肿瘤免疫结合起来。但正如此前我们提到的,风险在于如果女性的免疫系统被过度放大,就可能出现反噬,增加出现疾病的风险。
虽然与女性相比,男性免疫力较差,但也正因如此,男性从肿瘤免疫的获益也更容易显现出来。
过去十年来,行业一直在谈论精准医学(personalize medicine),主张基于不同患者肿瘤的基因突变特征设计个性化的靶向治疗方案。然而,目前来看,基于性别的差异化治疗方案研究都仍处于初始阶段。
千里之行,始于足下。免疫系统的性别差异相关的研究会帮助人们进一步探索精准医疗。相信未来,更多分子层面的真相会逐渐解开,人们有望发现诸如激素等有助于抗炎或降低过敏自免的新分子和靶标。
免疫系统的性别差异研究是一项重要且颇具前景的新兴领域,毕竟ChatGPT 4o都懂,“性别差异并不是分隔了我们,而是丰富了我们。尊重并理解彼此的差异,我们才更能看到人类的多样与美好。”
【本文由投资界合作伙伴微信公众号:峰瑞资本授权发布,本平台仅提供信息存储服务。】如有任何疑问,请联系(editor@zero2ipo.com.cn)投资界处理。



